- Accidente Cerebrovascular: Una Carrera Contra El Tiempo
- 1. Definición
- 2. Epidemiología del Accidente Cerebrovascular
- 3. Diagnóstico Clínico de la ACV en Urgencias
- 4. Ayudas Diagnósticas Claves en Urgencias: Importancia de la Rapidez y Eficacia en el Diagnóstico
- 5. Clasificación del ACV
- 6. Tratamiento del ACV Isquémico
- 6.1. Administración de Oxígeno
- 6.2. Mantenimiento de la Normovolemia
- 6.3. Manejo de la Hipertensión Arterial
- 6.4. Tratamiento de la Hipertensión Endocraneana
- 6.5. Antiagregación en la Fase Aguda
- 6.6. Trombólisis Intravenosa con Activador Tisular del Plasminógeno (rt-PA)
- 6.7. Angioplastia Percutánea y Stent en el Cuadro Agudo
- 6.8. Anticoagulación con Heparina
- 6.9. Manejo de la Fiebre
- 6.10. Control de la Hiperglicemia
- 6.11. Soporte Nutricional y Alteraciones Hidroelectrolíticas
- 7. Tratamiento del ACV Hemorrágico
- 8. El ACV en el Ámbito Prehospitalario: Una Emergencia Tiempo-Dependiente
- 8.1. Reconocimiento prehospitalario del ACV
- 8.2. Evaluación y Escalas de Diagnóstico
- 8.3. Intervenciones Prehospitalarias en el Tratamiento del ACV
- 8.4. Ventana Terapéutica
- 8.5. y Protocolos Estructurados
- 8.6. Elección del Centro de Tratamiento Adecuado
- 8.7. Conclusiones en el Manejo Prehospitalario del ACV
- 8.8. Algoritmo del Accidente Cerebrovascular (ACV)
- Referencias
- Autor
- © Copyright, Saluya.
- John Jarbis Garcia Tamayo ⁞ @
- Aviso Médico Legal
Accidente Cerebrovascular: Una Carrera Contra El Tiempo
Tiempo De Lectura Aprox: 21 min
Un accidente cerebrovascular (ACV), también conocido como ictus, es una emergencia médica que ocurre cuando se interrumpe el flujo sanguíneo hacia una parte del cerebro, lo que provoca que las células cerebrales comiencen a morir por la falta de oxígeno y nutrientes.
1. Definición
El accidente cerebrovascular (ACV) es una condición médica grave que abarca una serie de alteraciones neurológicas de origen vascular, tanto hemorrágicas como isquémicas. Esta afección puede manifestarse de manera focal o difusa y no se limita a un tiempo, etiología o localización específicos. Debido a su naturaleza diversa y compleja, es esencial contar con esquemas de diagnóstico y manejo bien definidos para cada subgrupo y fase de la enfermedad.
2. Epidemiología del Accidente Cerebrovascular
La ACV es la tercera causa de mortalidad a nivel mundial, superada solo por las enfermedades del corazón y el cáncer. Además, es la principal causa de incapacidad neurológica, lo que genera un impacto económico y social significativo, especialmente cuando afecta a personas en edad laboral. La prevención y el tratamiento temprano son cruciales para reducir su incidencia y consecuencias.
Principales Factores de Riesgo
Para ACV Isquémico:
- Hipertensión arterial.
- Dislipidemia.
- Diabetes mellitus.
- Enfermedades cardíacas
- Ateromatosis carotídea o vertebrobasilar.
- Historial de isquemia cerebral transitoria o accidente cerebrovascular (ACV).
- Tabaquismo.
- Obesidad.
- Sedentarismo.
- Raza afroamericana.
- Edad mayor de 60 años.
Para ACV Hemorrágico:
- Hipertensión arterial no controlada.
- Malformaciones vasculares.
- Uso de ciertas drogas.
- Enfermedades hematológicas.
- Tumores cerebrales.
3. Diagnóstico Clínico de la ACV en Urgencias
El accidente cerebrovascular (ACV) es una afección médica grave que requiere una atención rápida y precisa, especialmente en casos de presentación aguda. El diagnóstico oportuno en el servicio de urgencias es crucial para determinar el curso de tratamiento adecuado y mejorar los resultados del paciente.
Consideraciones Iniciales
Al recibir a un paciente con sospecha de ACV, se deben tener en cuenta varios factores clave:
- Semiología del territorio vascular comprometido: Identificar si el territorio afectado es carotídeo o vertebrobasilar.
- Tiempo de evolución: Determinar cuándo comenzaron los síntomas.
- Forma de instauración: Evaluar si los síntomas aparecieron de forma súbita o progresiva.
- Enfermedades relacionadas o causas precipitantes: Identificar condiciones médicas subyacentes que podrían haber precipitado el ACV.
- Comportamiento de los síntomas: Observar si los síntomas están progresando o mejorando.
3.1. Semiología de los Territorios Neurovasculares
Comprender la semiología básica de los territorios neurovasculares afectados es fundamental para el diagnóstico y manejo del ACV.
Arteria Cerebral Media
- Hemiparesia y/o hemianestesia contralateral: Debilidad o pérdida de sensibilidad en un lado del cuerpo.
- Afasia en hemisferio dominante: Dificultad para hablar o comprender el lenguaje.
- Trastorno en orientación espacial: Dificultad para percibir la ubicación de objetos en el espacio.
- Desviación conjugada de la mirada: Movimiento anormal de los ojos hacia un lado.
- Alteración de la conciencia: Cambios en el nivel de alerta o respuesta del paciente.
Arteria Cerebral Anterior
- Paresia distal: Debilidad en las extremidades distales, como manos y pies.
- Apraxia ideomotora: Dificultad para realizar movimientos coordinados.
- Afasia motora: Problemas para expresar el habla, aunque la comprensión del lenguaje pueda estar intacta.
- Incontinencia urinaria: Pérdida de control sobre la vejiga.
Arteria Cerebral Posterior
- Hemianopsia homónima: Pérdida de la visión en la misma mitad de ambos campos visuales.
- Alexia (dominante): Incapacidad para leer debido a un daño en el hemisferio dominante del cerebro.
Territorio Vertebrobasilar
- Compromiso de pares craneales: Afectación de los nervios craneales, que puede causar una variedad de síntomas neurológicos.
- Nistagmus: Movimiento involuntario de los ojos.
- Ataxia: Falta de coordinación muscular.
- Síndrome de Horner: Conjunto de síntomas que incluyen ptosis (caída del párpado), miosis (constricción de la pupila) y anhidrosis (pérdida de sudoración) en un lado de la cara.
- Déficit motor y/o sensitivo cruzado: Debilidad o pérdida de sensibilidad en un lado del cuerpo con afectación de nervios craneales en el lado opuesto.
- Alteración del estado de conciencia: Cambios en el nivel de alerta o respuesta del paciente.
- Cefalea, náusea, vómito y vértigo: Síntomas que pueden acompañar a la afectación del territorio vertebrobasilar.
4. Ayudas Diagnósticas Claves en Urgencias: Importancia de la Rapidez y Eficacia en el Diagnóstico
El accidente cerebrovascular (ACV) es una emergencia médica que requiere una intervención rápida y precisa. Las ayudas diagnósticas son fundamentales para identificar el tipo de evento cerebrovascular y guiar el tratamiento adecuado. A continuación, se detallan las pruebas esenciales que deben realizarse al ingreso del paciente en la unidad de urgencias.
Al ingresar un paciente con sospecha de ACV en urgencias, es crucial actuar con rapidez. Las pruebas radiológicas, electrocardiogramas y análisis de laboratorio deben realizarse de manera eficiente para asegurar un diagnóstico preciso y oportuno.
4.1. Pruebas de Laboratorio
Cuando el paciente se dirige a la tomografía axial computarizada (TAC) cerebral simple, ya se deben haber tomado muestras de sangre para:
- Hemograma completo: Para evaluar los niveles de glóbulos rojos, glóbulos blancos y plaquetas.
- Glicemia: Para medir el nivel de glucosa en sangre.
- Electrolitos: Para verificar el equilibrio de sodio, potasio y otros electrolitos esenciales.
- Creatinina: Para evaluar la función renal.
- Tiempos de coagulación: Para determinar la capacidad de coagulación de la sangre.
4.2. Tomografía Axial Computarizada (TAC)
La TAC cerebral simple es el método más eficaz, rápido y de bajo costo para estudiar un evento isquémico agudo en urgencias. La TAC tiene una sensibilidad del 100% para detectar hemorragia intracerebral (HIC) y del 96% para hemorragia subaracnoidea (HSA). Esta prueba se utiliza principalmente para:
- Detectar hemorragias cerebrales.
- Identificar signos radiológicos tempranos de un evento isquémico extenso en evolución.
- Contraindicar la trombólisis en caso de detectar hemorragias.
En las primeras etapas de un evento isquémico, es posible que la TAC sea normal, especialmente en casos de isquemia cerebral transitoria.
4.3. Resonancia Magnética (RM)
La resonancia magnética (RM) cerebral es superior a la TAC en términos de sensibilidad para detectar isquemia en la fase aguda y para identificar lesiones antiguas, como infartos lacunares, infartos en el territorio vertebrobasilar y pequeñas hemorragias. La RM permite:
- Visualizar la circulación cerebral arterial y venosa.
- Hacer una excelente correlación clínico-radiológica.
- Realizar un diagnóstico diferencial más amplio y rápido.
4.4. Ultrasonido de Urgencia
El ultrasonido de urgencia está indicado para descartar fuentes cardioembólicas o disección arterial. Esta prueba es especialmente útil en:
- Individuos menores de 45 años con isquemia cerebral.
- Pacientes mayores con antecedentes de embolismo, como infarto de miocardio reciente, fibrilación auricular, cardiopatía dilatada o valvulopatía.
Los resultados del ultrasonido pueden determinar el inicio temprano de la anticoagulación.
4.5. Otros Estudios Recomendados
- Ecocardiograma transesofágico: Permite visualizar el corazón y detectar posibles fuentes de embolismo.
- Duplex carotídeo-vertebral: Ayuda en el estudio etiológico de subgrupos que se benefician de la terapia anticoagulante en lugar de la antiagregación plaquetaria.
El diagnóstico rápido y preciso de la enfermedad cerebrovascular en urgencias es fundamental para mejorar el pronóstico del paciente. La combinación de pruebas de laboratorio, TAC, RM y ultrasonido permite una evaluación integral y detallada, asegurando un manejo adecuado y oportuno. La implementación de estas ayudas diagnósticas puede salvar vidas y reducir significativamente las secuelas de un evento cerebrovascular.
5. Clasificación del ACV
Tipos de ACV
- Isquémico (80%): Se produce por la obstrucción de las arterias que suministran sangre al cerebro. Puede ser:
- Aterotrombótico: Afecta grandes, medianos o pequeños vasos (lacunar).
- Embólico: Originada en el corazón o en arterias extra o intracraneales (carótidas o vertebrales).
- Hemodinámico: Causada por factores que comprometen la perfusión local o sistémica.
- Hemorrágico (20%): Se produce por la ruptura de vasos sanguíneos, provocando hemorragias:
- Subaracnoideo (HSA).
- Intracerebral espontáneo (HIC).
6. Tratamiento del ACV Isquémico
El tratamiento del accidente cerebrovascular (ACV) isquémico agudo tiene como objetivo fundamental proteger la zona de penumbra isquémica. Las medidas de soporte vital, aplicadas desde el ingreso del paciente a urgencias, están dirigidas a detener el daño primario y a prevenir la cascada de eventos químicos y metabólicos en la zona de lesión, que determinan el daño secundario. Aquí detallamos los componentes clave de este tratamiento, optimizados para SEO y presentados de manera comprensiva.
Tratamiento Integral y Multidisciplinario en Unidades de “Stroke”
La actitud médica frente al ACV en urgencias ha evolucionado, demostrando la importancia de un manejo integral y multidisciplinario. Las Unidades de “Stroke” (apoplejía) han mostrado reducir el riesgo de muerte sin incrementar la estancia hospitalaria, según diversos estudios. Estas unidades especializadas brindan una atención focalizada y coordinada, crucial para mejorar los resultados clínicos de los pacientes.
6.1. Administración de Oxígeno
- No se recomienda rutinariamente a menos que se demuestre hipoxemia o desaturación en el oxímetro.
- Protección de la vía aérea es esencial en pacientes con deterioro del estado de conciencia.
- Oxígeno por cánula (2 a 4 L/min) para hipoxemia leve y la intubación temprana en casos de hipoxemia severa de origen neurológico.
6.2. Mantenimiento de la Normovolemia
Solución salina isotónica al 0,9%: Usar para tratar agresivamente la deshidratación y mantener la normovolemia del paciente.
6.3. Manejo de la Hipertensión Arterial
Durante el episodio agudo de isquemia cerebral, el aumento de la presión arterial busca mejorar la perfusión en el área comprometida. Se deben seguir estas directrices:
- Cifras tensionales de hasta 220/120 mmHg: No tratar farmacológicamente.
- Excepciones para tratamiento farmacológico: Disección aórtica, infarto de miocardio, falla cardíaca, falla renal aguda, encefalopatía hipertensiva, o cuando el paciente está dentro de la ventana terapéutica para trombólisis intravenosa.
- Tratamiento parenteral: Nitroprusiato (0.5 µg/kg/min) o Labetalol (bolos IV de 10-20 mg cada 20 minutos) en casos excepcionales.
6.4. Tratamiento de la Hipertensión Endocraneana
La hipertensión endocraneana por edema cerebral aparece generalmente en las primeras 72 horas. Las medidas incluyen:
- Elevación de la cabecera de la cama: 20 a 30 grados.
- Intubación orotraqueal: Para hiperventilar y reducir el PaCO2.
- Furosemida y Manitol: Usados en casos severos, aunque su eficacia está restringida a unas 24 horas.
- Hemicraniectomía descompresiva: En infartos hemisféricos derechos con herniación inminente.
6.5. Antiagregación en la Fase Aguda
- Aspirina (ASA): 160-325 mg en las primeras 48 horas disminuye la recurrencia temprana y la mortalidad.
- No se recomienda: Terapia combinada de ASA con clopidogrel en las primeras 24 horas post-trombolisis.
6.6. Trombólisis Intravenosa con Activador Tisular del Plasminógeno (rt-PA)
- Aplicación en las primeras tres horas: Mejora el pronóstico funcional de los pacientes.
- Protocolos estrictos: Deben seguirse rigurosamente para reproducir los resultados benéficos.
- Centros de referencia rápida: Necesarios para la implementación oportuna de esta terapia.
6.7. Angioplastia Percutánea y Stent en el Cuadro Agudo
- Experiencia limitada: Pero prometedora en casos de estenosis críticas sintomáticas de arterias de mediano calibre.
6.8. Anticoagulación con Heparina
- No mejora el pronóstico neurológico ni previene la recurrencia temprana del ACV isquémico aterotrombótico.
- Condiciones especiales: Disección arterial carotídea o vertebro-basilar, trombosis de senos venosos cerebrales, embolismo cardio o aortogénico con trombos inestables de alto riesgo de recurrencia.
6.9. Manejo de la Fiebre
- Control eficaz: Importante debido a su asociación con mayor morbimortalidad.
- Hipotermia: Aún no recomendada como protector en estos pacientes.
6.10. Control de la Hiperglicemia
- Esquemas de insulina cristalina: Deben emplearse para mantener un monitoreo estrecho de las fluctuaciones de la glucemia durante los primeros días del evento agudo.
6.11. Soporte Nutricional y Alteraciones Hidroelectrolíticas
- Alimentación enteral: Indicada para pacientes con alteración del estado de conciencia o disfunción deglutoria.
- Balance hidroelectrolítico adecuado: Mediante la administración de solución salina isotónica en volúmenes acordes al estado hemodinámico y cardiovascular del paciente.
7. Tratamiento del ACV Hemorrágico
El accidente cerebrovascular (ACV) hemorrágico es una emergencia médica que requiere un diagnóstico rápido y preciso para determinar el enfoque terapéutico adecuado. Aquí, exploramos en detalle el tratamiento del ACV hemorrágico, optimizado para SEO y presentado de manera comprehensiva.
7.1. Diagnóstico Etiológico del ACV Hemorrágico
El diagnóstico etiológico del ACV hemorrágico es crucial para guiar el tratamiento. Este tipo de ACV puede ser:
- Primario: Asociado o no a hipertensión arterial.
- Secundario: Causado por malformaciones vasculares, drogas, discrasias sanguíneas y otras condiciones.
El diagnóstico clínico debe ser confirmado por neuroimágenes, como la tomografía axial computarizada (TAC) o la resonancia magnética (RM) cerebral. La edad del paciente y los antecedentes médicos ayudan a determinar la necesidad de realizar una angiografía cerebral, especialmente en pacientes jóvenes, normotensos y candidatos a manejo quirúrgico.
7.2. Indicaciones para Angiografía Cerebral
La angiografía cerebral es fundamental en:
- Pacientes jóvenes sin causa establecida de hemorragia.
- Normotensos.
- Candidatos a manejo quirúrgico.
Esta técnica permite una evaluación detallada de las estructuras vasculares y puede identificar malformaciones o aneurismas que requieren intervención.
7.3. Tratamiento Quirúrgico del ACV Hemorrágico
El tratamiento quirúrgico del ACV hemorrágico es un tema controvertido y debe ser considerado caso por caso. Los factores clave incluyen:
- Edad del paciente.
- Tamaño del hematoma.
- Localización del hematoma.
- Etiología del hematoma.
- Pacientes NO Candidatos a Cirugía
- Hematomas menores de 10 mL: Con déficit neurológico mínimo.
- Hemorragia cerebelosa compresiva de tallo: Excepto en casos severos.
- Pacientes Candidatos a Cirugía
- Hemorragia cerebral por malformación vascular o estructural: Siempre que sea de fácil abordaje y de buen pronóstico.
- Hemorragias cerebelosas mayores de 3 mL: Con deterioro neurológico o hidrocefalia.
- Pacientes jóvenes con hemorragia lobar extensa: Que cause deterioro neurológico significativo.
- Pacientes NO Candidatos a Cirugía
7.4. Consideraciones Adicionales en el Tratamiento del ACV Hemorrágico
El tratamiento del ACV hemorrágico no se limita a la intervención quirúrgica. Las siguientes consideraciones son esenciales para un manejo integral:
- Control de la hipertensión arterial: Fundamental para prevenir recurrencias.
- Corrección de discrasias sanguíneas: Importante para pacientes con trastornos de la coagulación.
- Manejo de drogas: Identificar y suspender medicamentos que puedan contribuir a la hemorragia.
- Monitoreo y manejo intensivo: Necesario en unidades especializadas para asegurar una recuperación óptima.
8. El ACV en el Ámbito Prehospitalario: Una Emergencia Tiempo-Dependiente
El diagnóstico temprano y el tratamiento adecuado en el ámbito prehospitalario son cruciales para reducir la discapacidad y mejorar el pronóstico de los pacientes con ACV. Una intervención rápida y precisa puede significar la diferencia entre la recuperación completa y una discapacidad permanente. A continuación, se detallan los pasos y procedimientos esenciales en esta fase crítica.
8.1. Reconocimiento prehospitalario del ACV
El manejo prehospitalario comienza con el contacto inicial de un testigo al número local de emergencias. La capacitación y la respuesta del operador del SEM (Servicio de Emergencias Médicas) son determinantes para el éxito del tratamiento. El operador debe estar entrenado para identificar los signos de un ACV a través de una serie de preguntas específicas, que pueden ayudar a detectar los síntomas más comunes y urgentes. Estos síntomas incluyen:
- Trastorno Súbito del Habla:
- El paciente puede tener dificultad para hablar, arrastrar las palabras o no poder articular correctamente.
- Puede ser incapaz de comprender el lenguaje hablado o escrito.
- Preguntas a realizar: “¿Puede repetir una frase simple?” o “¿Tiene dificultad para entender lo que se le dice?”
- Pérdida Súbita de Fuerza en Uno o Más Miembros:
- Debilidad o parálisis repentina en una parte del cuerpo, generalmente en un lado (hemiplejía).
- Solicitar al paciente que levante ambos brazos para identificar cualquier debilidad asimétrica.
- Desviación de la Comisura Labial:
- La asimetría facial es un signo visible donde un lado de la cara puede no moverse igual que el otro.
- Pedir al paciente que sonría o muestre los dientes para evaluar la simetría facial.
- Pérdida Súbita de la Visión:
- Puede ocurrir en uno o ambos ojos y es un síntoma grave de ACV.
- Evaluar la visión preguntando si el paciente puede ver claramente o si nota alguna pérdida de visión repentina.
- Trastornos de la Sensibilidad:
- Sensaciones anormales como entumecimiento, hormigueo o una sensación de “alfileres y agujas”.
- Preguntar al paciente si siente alguna diferencia en la sensibilidad de sus extremidades o rostro.
- Cefalea Intensa:
- Un dolor de cabeza severo e inusual puede indicar un ACV hemorrágico.
- Indagar si el paciente experimenta un dolor de cabeza repentino e intenso, diferente de sus dolores habituales.
- Deterioro Súbito de la Conciencia:
- Cambios en el nivel de conciencia, desorientación o confusión repentina.
- Evaluar el estado de alerta del paciente y su capacidad para responder a estímulos simples.
8.2. Evaluación y Escalas de Diagnóstico
Una vez en la escena, el equipo de emergencias debe proceder rápidamente con una evaluación inicial, asegurando una vía aérea permeable, buena ventilación y un estado hemodinámico estable. Posteriormente, se debe realizar una evaluación neurológica breve utilizando escalas estandarizadas para diagnosticar un ACV de manera precisa y eficiente:
- Escala de Cincinnati (CPSS):
- Esta escala evalúa tres componentes: asimetría facial, descenso del brazo y habla anormal.
- Es una herramienta rápida y fácil de usar que ayuda a identificar a los pacientes con posibles ACV.
- Escala FAST:
- Similar a la CPSS, FAST evalúa la cara (Face), brazos (Arms), habla (Speech) y el tiempo (Time) de evolución de los síntomas.
- Es ampliamente utilizada y facilita una evaluación rápida y precisa en el entorno prehospitalario.
- Otras Escalas:
- LAPSS (Los Angeles Prehospital Stroke Screen) y MASS (Melbourne Ambulance Stroke Screen) son otras herramientas utilizadas para evaluar síntomas de ACV.
- BE-FAST incluye evaluación de la vista y el equilibrio, lo que puede ayudar a identificar ACV de la circulación posterior, que otras escalas pueden pasar por alto.
8.3. Intervenciones Prehospitalarias en el Tratamiento del ACV
8.3.1. Rapidez y Eficiencia en la Escena
El equipo de emergencias médicas debe actuar con rapidez y eficiencia para minimizar el tiempo en la escena. Idealmente, este tiempo no debe exceder los 15 minutos, salvo que se requieran medidas complejas de reanimación o estabilización del paciente. La reducción del tiempo en la escena es fundamental para asegurar una pronta administración de tratamientos críticos y para trasladar al paciente a un centro especializado lo más rápido posible.
8.3.2. Administración de rtPA (Activador del Plasminógeno Tisular Recombinante)
La administración de rtPA es el tratamiento estándar para la recanalización en casos de ACV isquémico. Este tratamiento debe ser administrado dentro de una ventana de 3 a 4,5 horas desde el inicio de los síntomas para ser efectivo.
8.4. Ventana Terapéutica
El período de ventana para el tratamiento de un ACV isquémico (bloqueo de un vaso sanguíneo cerebral) es de aproximadamente 4,5 horas. El período de ventana para el tratamiento de un ACV hemorrágico (sangrado en el cerebro) es de aproximadamente 24 horas, después del inicio de los síntomas. La selección de pacientes se basa en imágenes avanzadas, como la tomografía computarizada de perfusión o la resonancia magnética, que ayudan a identificar áreas del cerebro que aún pueden beneficiarse de la recanalización.
8.5. y Protocolos Estructurados
Es esencial que el equipo de emergencias siga protocolos estructurados que estén disponibles en formato papel o digital. Estos protocolos ayudan a garantizar que todas las intervenciones necesarias se realicen de manera eficiente y segura.
8.5.1. Uso de Tecnología
- Aplicaciones de Teléfonos Inteligentes: Aplicaciones móviles pueden facilitar la identificación de un ACV, activar códigos de emergencia y localizar el centro receptor adecuado más cercano.
- Telemedicina: En algunos casos, la telemedicina permite que especialistas en ACV brinden apoyo en tiempo real al equipo prehospitalario, mejorando la toma de decisiones y el manejo del paciente.
La capacitación y el entrenamiento continuo del personal prehospitalario en el uso de escalas de evaluación y protocolos de tratamiento son cruciales para mejorar la precisión del diagnóstico y la efectividad de las intervenciones. Las simulaciones y los ejercicios de práctica pueden ayudar a los equipos a mantener un alto nivel de competencia y preparación.
8.6. Elección del Centro de Tratamiento Adecuado
8.6.1. Capacidades del Centro
La elección del centro de tratamiento adecuado es crítica para el manejo efectivo del ACV. No todos los centros de salud tienen las capacidades necesarias para manejar un ACV de manera óptima. Los centros de tratamiento deben contar con:
- Neuroimágenes de Urgencia:
- Tomografía Computarizada (TC): Permite una evaluación rápida de la presencia de hemorragia cerebral y la extensión del infarto.
- Resonancia Magnética (RM): Proporciona una imagen detallada de las estructuras cerebrales y es útil para evaluar la extensión del daño isquémico.
- Laboratorio y Capacidad para Análisis Rápidos:
- Los análisis rápidos de laboratorio son esenciales para evaluar el estado de coagulación, niveles de glucosa en sangre y otros parámetros vitales antes de administrar tratamientos como rtPA.
- Equipo Interdisciplinario de ACV:
- Un equipo especializado que incluya neurólogos, neurocirujanos, radiólogos, enfermeros y otros profesionales de la salud capacitados en el manejo de ACV.
- Unidades de ACV:
- Estas unidades, aunque no necesariamente deben ser físicas, deben funcionar como unidades funcionales dedicadas a la atención integral de pacientes con ACV, reduciendo la tasa de mortalidad y discapacidad.
8.6.2. Clasificación de los Centros de ACV
Los centros se clasifican en:
- Centro Primario de ACV:
- Capacidad para realizar neuroimágenes urgentes.
- Laboratorio y equipo especializado para administrar rtPA.
- Centro Integral de ACV:
- Equipos interdisciplinarios.
- Capacidad para realizar procedimientos endovasculares, como la trombectomía mecánica.
8.6.3. Estrategias de Traslado
Existen dos principales estrategias para el traslado de pacientes con ACV:
- Estrategia «Mothership»:
- El paciente es trasladado directamente a un centro integral capaz de realizar trombectomía mecánica y administrar rtPA, si se encuentra dentro de la ventana terapéutica.
- Estrategia «Drip and Ship»:
- El paciente recibe tratamiento con rtPA en un centro primario y luego es trasladado a un centro integral para procedimientos adicionales si es necesario.
8.6.4. Prenotificación del Centro Receptor
La prenotificación al centro receptor es un componente esencial del manejo prehospitalario del ACV. Este proceso permite:
- Preparación del Equipo:
- Al recibir la prenotificación, el equipo de ACV en el centro receptor puede preparar rápidamente la recepción del paciente, asegurando que todos los recursos necesarios estén disponibles.
- Activación de Servicios:
- La prenotificación activa los servicios de neuroimagen, laboratorio y el equipo interdisciplinario de ACV, reduciendo los tiempos de espera una vez que el paciente llega al hospital.
- Optimización del Tiempo Puerta-Imagen y Puerta-Aguja:
- La coordinación previa garantiza que el tiempo desde la llegada del paciente al hospital hasta la realización de la neuroimagen y la administración de rtPA (si es adecuado) sea minimizado.
8.7. Conclusiones en el Manejo Prehospitalario del ACV
El accidente cerebrovascular (ACV) es una emergencia médica en la que cada minuto cuenta. El principio fundamental en el manejo del ACV es que «el tiempo es cerebro». La rapidez en la identificación y el tratamiento puede marcar una diferencia significativa en el pronóstico y en la calidad de vida del paciente. La disfunción neurológica progresiva que ocurre en un ACV se debe a la pérdida de suministro sanguíneo en una región específica del cerebro. Sin una intervención oportuna, esta falta de flujo sanguíneo puede causar daño cerebral irreversible y discapacidad significativa.
La identificación precoz de los síntomas del ACV es crucial. La detección temprana y el reconocimiento rápido de los signos y síntomas, como la pérdida súbita de la fuerza en un lado del cuerpo, dificultades para hablar o problemas de visión, permiten que se inicie el proceso de tratamiento antes. Los servicios de emergencia (SEM) deben estar entrenados para realizar una evaluación rápida y precisa en el lugar del incidente.
Una vez identificado el ACV, la administración rápida y precisa de los tratamientos adecuados es fundamental para mejorar los resultados clínicos. Los tratamientos primarios incluyen:
El traslado rápido y eficiente del paciente a un centro preparado es una parte crítica del proceso. La elección del centro adecuado, con capacidades de neuroimágenes y equipos especializados para el tratamiento del ACV, garantiza que el paciente reciba el cuidado adecuado tan pronto como llegue.
Para enfrentar esta emergencia tiempo-dependiente, es fundamental que los servicios de emergencia estén bien entrenados y equipados. El personal debe estar familiarizado con los protocolos estructurados para el manejo del ACV y utilizar herramientas tecnológicas para optimizar el proceso.
Un manejo efectivo y rápido del ACV tiene un impacto significativo en la recuperación y en la calidad de vida del paciente. La reducción de los tiempos de tratamiento, la mejora en la precisión de las intervenciones y la optimización de la coordinación entre el SEM y los centros de tratamiento son factores clave que contribuyen a la disminución de la discapacidad y a una recuperación más completa.
El manejo prehospitalario del ACV exige una combinación de rapidez, precisión y coordinación. Al centrarse en la identificación temprana, la administración adecuada de tratamientos y el traslado eficiente a centros especializados, los servicios de emergencia pueden mejorar significativamente los resultados para los pacientes con ACV y minimizar las secuelas a largo plazo.
8.8. Algoritmo del Accidente Cerebrovascular (ACV)
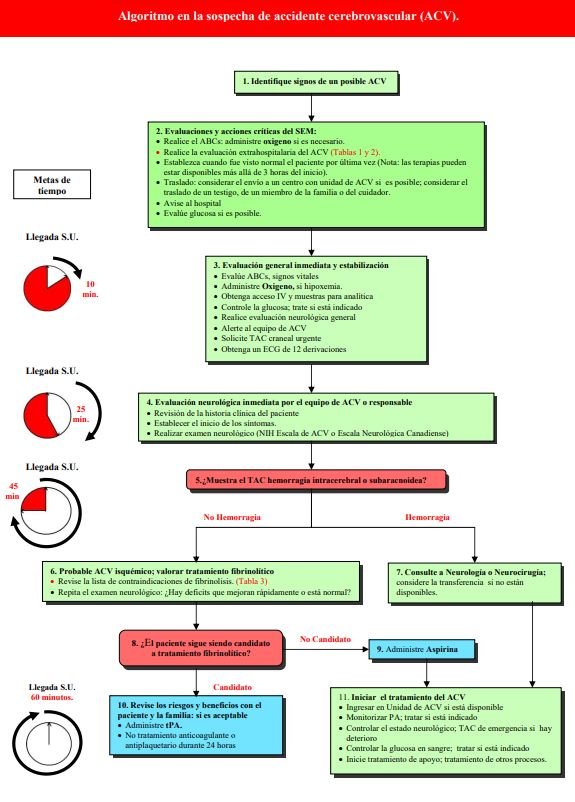
Referencias
- Eulufi, FC y Véliz, MM (2014). Manual de patología quirúrgica.
- (Pathologist), A. S., Lowe, J. S., ) I. S. (md, & Damjanov, I. (2011). Patología clínica.
- Swartz, MH (2010).Tratado de semiología. Anamnesis y exploración + DVD-ROM (con Student Consult) . Elsevier España.
- DeGowin, EL (1994). Degowin y Degowin’s Diagnostic Examination (6a ed.). McGraw-Hill Professional.
- Douglas, G. (2014). Macleod: exploración clínica.





